Evaluación y Tratamiento de Afecciones Musculoesqueléticas Específicas del Cuello
Nota: Este es el decimocuarto artículo de una serie de 14 artículos sobre Evaluación/Diagnóstico de afecciones musculoesqueléticas del cuello (columna cervical). Vea a continuación los otros artículos de esta serie.
- Un conjunto de artículos anteriores del blog discutieron las condiciones musculoesqueléticas del cuello que es más probable que encuentre un terapeuta manual.
- Esta serie de artículos de blog ha introducido y explicado cómo realizar pruebas de evaluación ortopédica que están disponibles para el terapeuta manual para evaluar estas afecciones musculoesqueléticas.
Musculatura hipertónica
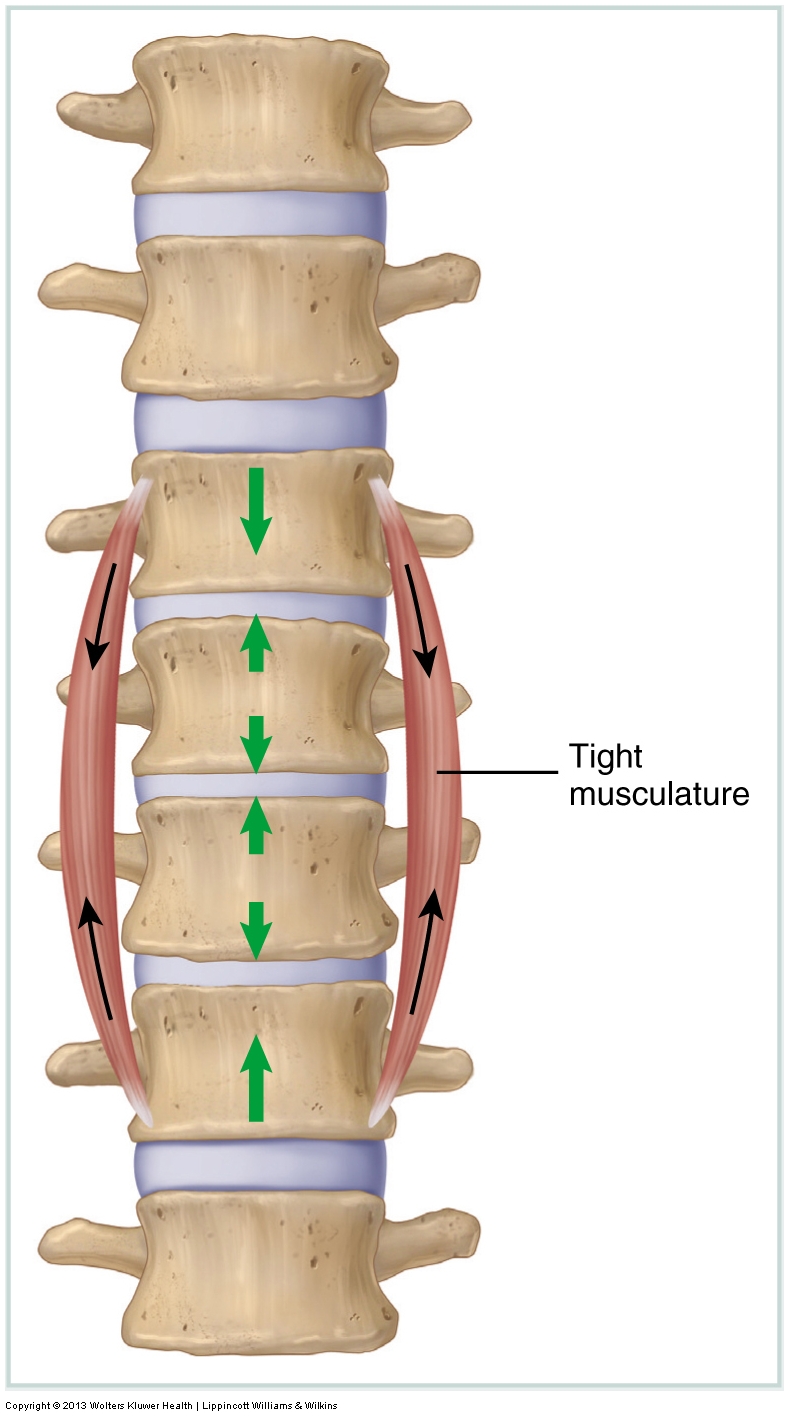
Los músculos tensos se evalúan midiendo el rango de movimiento pasivo (ROM) del cliente. Si una ROM está restringida, lo más probable es que los músculos antagónicos (generalmente ubicados en el otro lado de la articulación) a ese movimiento estén apretados. La musculatura tensa no es el único tejido que puede restringir el movimiento de las articulaciones. Siempre que se restringe una ROM activa o pasiva, cualquier tejido tenso en el otro lado de la articulación puede contribuir a la restricción en movimiento, incluidos los ligamentos fasciales y las cápsulas articulares.
Ya sea que sean el resultado de un aumento del tono muscular basal activo o de adherencias, las opciones de tratamiento disponibles para el terapeuta manual para ayudar a aflojar la musculatura tensa y otros tejidos blandos son muchas, que van desde la manipulación de tejidos blandos (masaje), el estiramiento, la movilización de articulaciones (Grado IV o Grado V, según el alcance de su práctica) e hidroterapia.
Disfunción articular
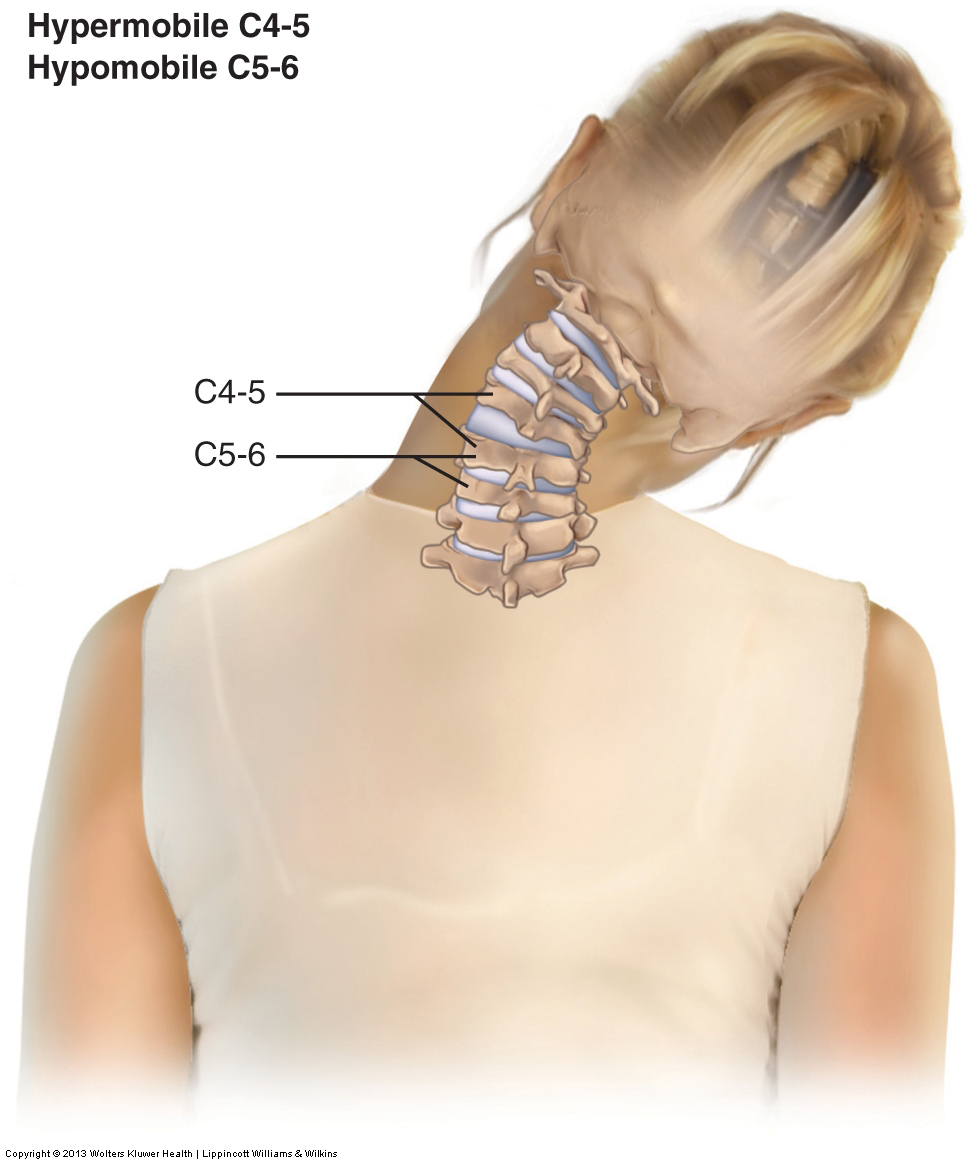
La disfunción articular se evalúa con la evaluación de la palpación del movimiento (juego articular).
Si se encuentra que un nivel vertebral segmentario específico es hipomóvil, la única opción de tratamiento eficaz es realizar una técnica de movilización articular. Si un cliente tiene hipermovilidad, hay poco o nada que un terapeuta manual pueda hacer para ayudar directamente porque cada herramienta de tratamiento que emplea un terapeuta manual está dirigida a aumentar la movilidad, no a disminuir la movilidad. Sin embargo, si la hipermovilidad articular existe como compensación por una hipomovilidad adyacente, entonces la hipermovilidad puede aliviarse si se moviliza la hipomovilidad adyacente. Además, si los síndromes de dolor se alivian (tal vez debido a la opresión global de la musculatura y/o los puntos desencadenantes miofasciales), la fuerza muscular puede aumentar debido a la facilitación de la musculatura por el sistema nervioso.
Nota: Fortalecer la musculatura alrededor de una articulación hipermóvil es útil. Si el entrenamiento de fuerza está dentro de su ámbito de práctica/licencia, entonces debe emplearse.
Esguinces y distensiones

La evaluación de un esguince ligamentoso o una distensión muscular se puede hacer usando ROM activa, ROM pasiva y resistencia manual. El acrónimo que se usa comúnmente para describir la rutina de cuidado de un esguince o distensión aguda es ARROZ (reposo, hielo, compresión y elevación). El cuidado del ARROZ debe continuar mientras haya inflamación en los tejidos. Esto puede ser días, semanas o incluso meses o más; no siga una regla de libro de cocina para la aplicación de hielo. Si la inflamación está presente, el glaseado es apropiado.
Nota: Actualmente hay un debate renovado independientemente de la eficacia del glaseado basado en la disminución de la inflamación. Sin embargo, una razón beneficiosa persistente para el glaseado es disminuir el dolor, que de lo contrario probablemente regularía (facilitaría excesivamente) el tono muscular en un esfuerzo del cuerpo para entablillar y proteger esa región del cuerpo. Esto también podría dar lugar a uso / uso excesivo/mal uso / abuso y fatiga de la musculatura, lo que provocaría inhibición e incapacidad para estabilizar las articulaciones de esa región del cuerpo, lo que provocaría más secuelas musculoesqueléticas.
El cuidado de un esguince crónico generalmente está orientado hacia los músculos tensos que generalmente ocurren como compensación por el movimiento excesivo. Estos músculos tensos a menudo causan dolor y necesitan tratamiento. Además, el mejor enfoque a largo plazo que un cliente puede tomar con un esguince es fortalecer la musculatura de la región. Una musculatura más fuerte puede compensar la pérdida de estabilidad de los ligamentos estirados y ayudar a prevenir espasmos musculares dolorosos.
El cuidado de una tensión crónica está orientado a aflojar los músculos si se han vuelto hipertónicos, y también a eliminar o disminuir la formación de adherencias adicionales. Por esta razón, una vez que las adherencias han reparado el tejido muscular tensado (desgarrado) y la integridad del tejido ha regresado, es importante comenzar a trabajar y estirar los tejidos blandos para minimizar la tirantez y evitar la formación de más adherencias. Si hay alguna duda sobre si la integridad de los tejidos ha regresado, se debe obtener el consentimiento de un médico.
Disco patológico
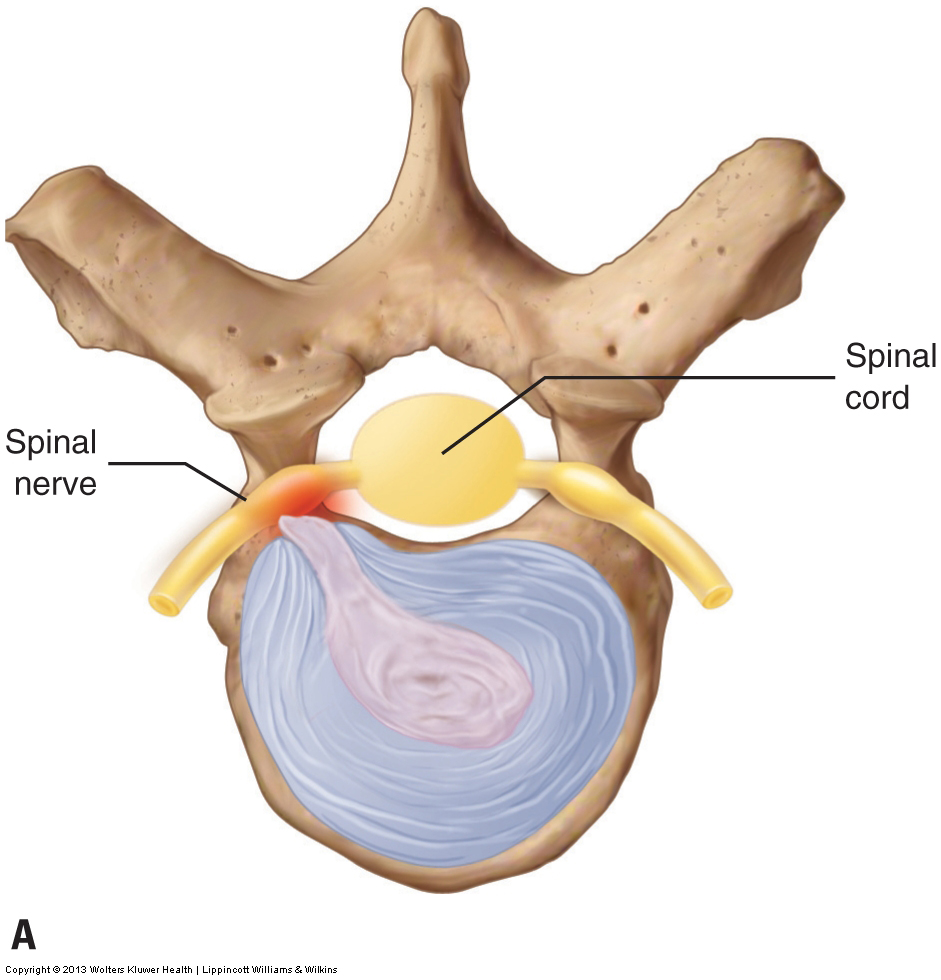
La evaluación de una afección patológica del disco cervical, una protuberancia o ruptura del disco, solo se puede realizar definitivamente mediante imágenes por resonancia magnética (RMN o tomografía computarizada). Sin embargo, también se pueden usar la prueba de compresión foraminal, la prueba de tos, la maniobra de Valsalva, la prueba de distracción cervical y la prueba de depresión. Aunque estos procedimientos de evaluación no son tan precisos como una resonancia magnética, por lo general son eficaces para evaluar con precisión un disco patológico de gravedad moderada o marcada. Si un bulto o ruptura de disco cervical es de presentación moderada o grave, es probable que produzca un resultado positivo en la mayoría de los procedimientos de evaluación o en todos ellos. Sin embargo, un caso leve puede producir un resultado negativo para muchas de las pruebas y un resultado positivo para otras. Si hay alguna duda acerca de si un cliente tiene una protuberancia o ruptura patológica del disco, es aconsejable derivarlo a un médico para un diagnóstico definitivo.
Tratar a un cliente con un problema de disco cervical contraindica hacer cualquier cosa que aumente la presión sobre el disco, aumentando así el tamaño de la protuberancia o ruptura. Se debe evitar una compresión fuerte en la columna vertebral, y todos los movimientos de la columna cervical del cliente se deben hacer con precaución. Si la condición del disco es posterolateral, como la mayoría de los problemas del disco, el cuello y la cabeza del cliente no deben extenderse y no deben flexionarse lateralmente hacia el lado donde se encuentra la condición del disco. Si el problema del disco es la línea media posterior, se debe evitar la extensión. Más allá de esto, por regla general, cualquier cosa que aumente los síntomas de derivación de la lesión discal está contraindicada.
El enfoque principal de la terapia manual es aflojar los músculos apretados que rodean el disco porque pueden aumentar la compresión en el disco, lo que aumenta el problema. Como regla general, los accidentes cerebrovasculares suecos de origen occidental suelen estar bien siempre que la presión no sea tan grande que las articulaciones vertebrales se muevan realmente, lo que ejerce presión sobre los discos. Debido al movimiento que implica el estiramiento y la movilización de las articulaciones, estas técnicas de tratamiento deben evitarse o realizarse con prudencia al nivel de la lesión discal o cerca de él. La tracción/distracción cervical, si se realiza con prudencia, está indicada y puede ser beneficiosa para aliviar la presión del disco.
Osteoartritis (OA) / Enfermedad Degenerativa de las Articulaciones (DJD)
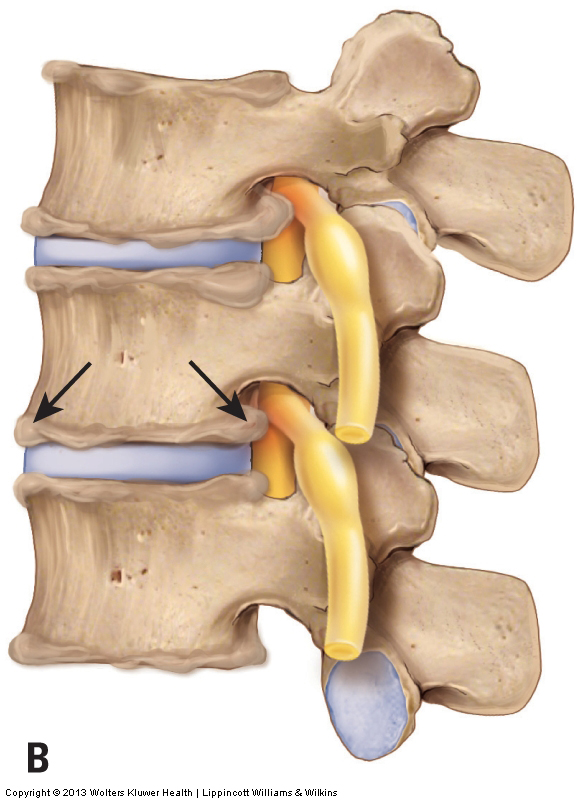
Los médicos evalúan la osteoartritis (OA) / enfermedad degenerativa de las articulaciones (DJD) mediante radiografía u otro examen radiológico, como una resonancia magnética o una tomografía computarizada. Manualmente, la DJD es difícil de evaluar a través de la palpación a menos que sea marcada o grave en grado. En estos casos, la palpación puede ser capaz de detectar espolones óseos que están ubicados superficialmente alrededor de los márgenes exteriores de las articulaciones facetarias. La DJD avanzada también impedirá el movimiento de las articulaciones afectadas, por lo que la ROM pasiva disminuirá y, a menudo, tendrá una sensación palpatoria dura en los movimientos.
No hay nada que un terapeuta manual pueda hacer para afectar directamente los espolones óseos de la DJD en sí. Sin embargo, la terapia manual puede desempeñar un papel extremadamente importante, indirectamente. La causa principal de la DJD es el estrés físico en la articulación, y uno de los componentes del estrés físico es la fuerza de compresión causada por los músculos apretados que cruzan la articulación. Si la terapia manual relaja los músculos tensos, se colocará menos estrés físico en la articulación, y eso puede llevar a una disminución o cese en la velocidad a la que progresa la afección. Por lo tanto, aunque la terapia manual no puede revertir la afección, puede disminuir su progresión.
Si la DJD está avanzada y el cliente tiene un espolón óseo que empuja el tejido adyacente, causando inflamación, otra opción de tratamiento es el uso de crioterapia (la aplicación de hielo). Si el espolón óseo presiona un nervio espinal, debe evitarse cualquier posicionamiento/estiramiento/movilización articular que aumente la compresión.
Nota: Los médicos a menudo culpan a OA / DJD como la causa del dolor del cliente cuando no lo es. Esto se debe a la falta general de apreciación y comprensión por parte del establecimiento médico de la importancia de la función de los tejidos blandos. Ciertamente, cuando está avanzado, OA/DJD puede contribuir seriamente a la condición musculoesquelética (neuro-mio-fascio-esquelético) del cliente. Sin embargo, como terapeuta manual, usted puede ser el único proveedor de atención médica que evalúa la contribución de la disfunción de los tejidos blandos, por lo que no abrogue esta función independientemente de los diagnósticos con los que se presente el cliente.
Síndrome de Salida Torácica
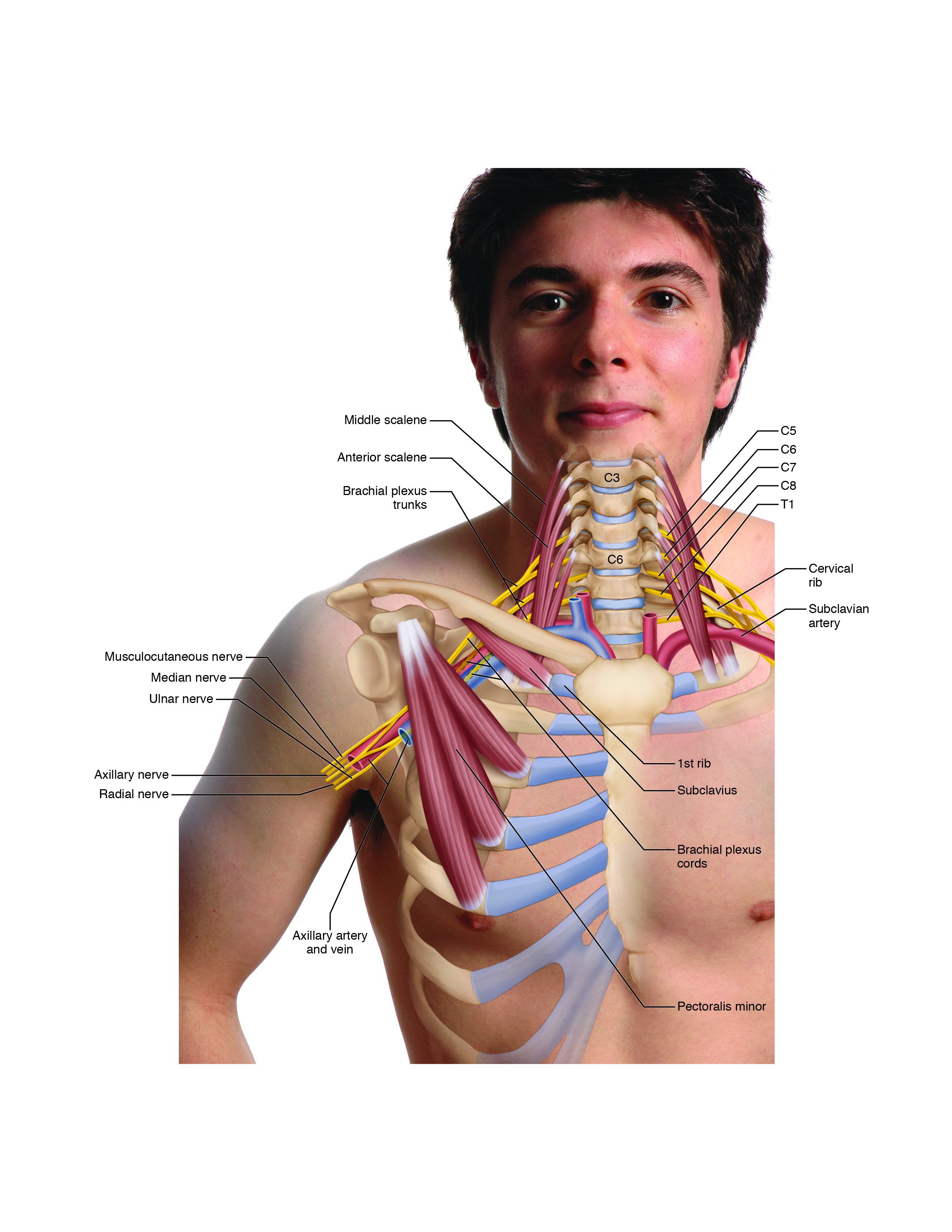
Las diversas formas de TOS se evalúan utilizando la prueba de Adson, la prueba de Eden, la prueba de Wright y los BPTT, así como la palpación del pectoral menor, subclavia, escalenos y otros músculos. Es particularmente importante ofrecer consejos de cuidado en el hogar a los clientes con esta afección, ya que el TOS a menudo es causado por una postura de espalda redondeada / hombros redondeados (generalmente parte de un patrón disfuncional postural más grande conocido como síndrome cruzado superior). Es muy importante educar al cliente sobre las posturas adecuadas de la parte superior de la espalda y las fajas de los hombros.
El síndrome del escaleno anterior se evalúa con la prueba de Adson, así como con la palpación de los escalenos anterior y medio. El papel del terapeuta manual es relajar los músculos escalenos. Esto se puede lograr mediante el uso de calor, masajes y estiramientos.
El síndrome costoclavicular se evalúa con la prueba de Eden, así como la palpación de la musculatura pectoral, los escalenos y la subclavia. La función del terapeuta manual es relajar los músculos que estén tensos y hacer que la clavícula y la primera costilla se aproximen entre sí. Esto se puede lograr usando calor, masajes y estiramientos. El refuerzo de los retractores escapulares también es importante.
El síndrome pectoral menor se evalúa con la prueba de Wright, así como con la palpación del pectoral menor. El papel del terapeuta manual es relajar el pectoral menor. Esto se puede lograr usando calor, masajes y estiramientos. El refuerzo de los retractores escapulares también es importante.
Postura de la cabeza hacia adelante
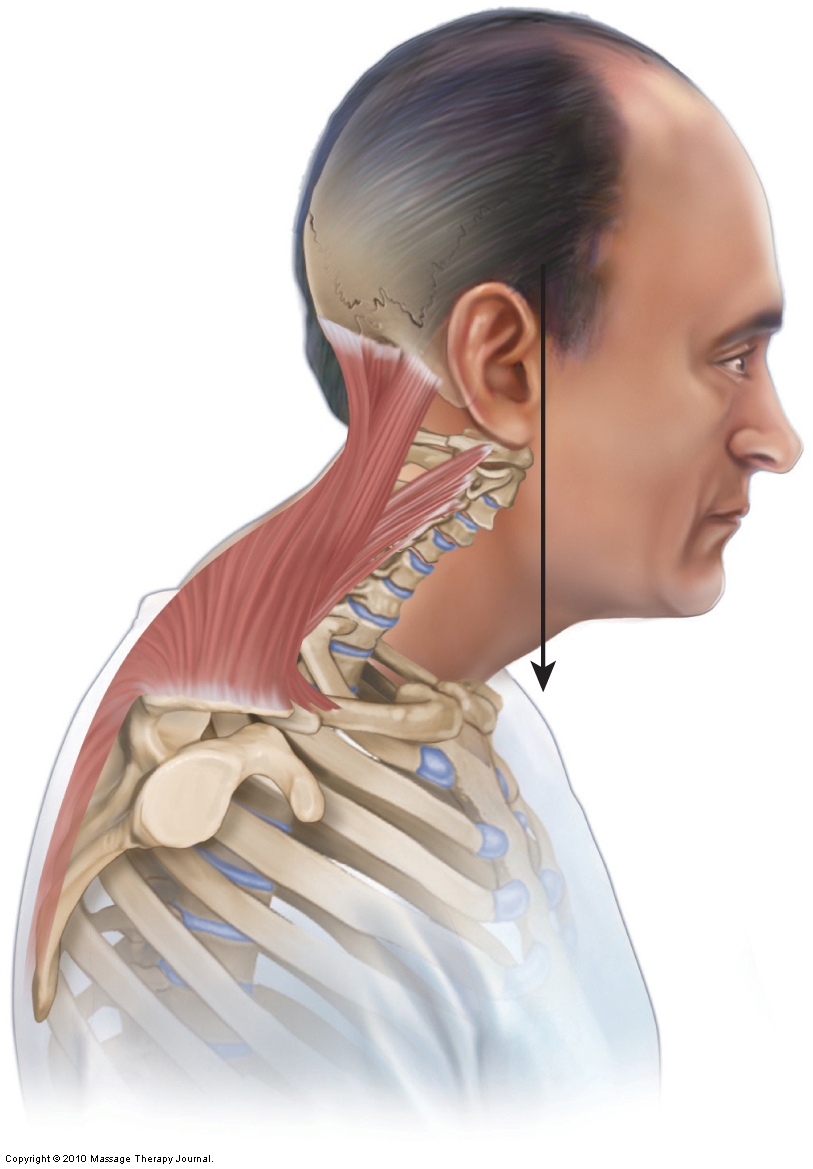
La postura de la cabeza hacia adelante generalmente implica una columna cervical inferior hipolordótica junto con una columna cervical superior/cabeza hiperlordótica. Aunque los médicos evalúan las curvas cervicales alteradas con una radiografía de vista lateral del cuello, también es fácil evaluar la postura de la cabeza hacia adelante junto con las disfunciones posturales de la curva cervical asociadas con el examen postural y la palpación de las vértebras cervicales.
Cuando se presenta una curva cervical hipolordótica secundaria a espasmos musculares agudos de un trauma físico como un latigazo cervical, el papel del terapeuta manual es relajar estos músculos espasmódicos, normalizando los tirones musculares en la columna vertebral. La esperanza es que la relajación de los músculos espasmódicos permita que la curva normal regrese. Sin embargo, si la hipolordosis cervical es el resultado de una mala postura crónica, aunque puede ocurrir alguna mejoría, es poco probable que el trabajo de tejidos blandos pueda restaurar completamente la curva lordótica normal. Una combinación de entrenamiento manual y de movimiento (fuerza) es probablemente necesaria para un alivio verdadero y duradero.
El tratamiento debe centrarse en aflojar el tono de los transportadores de la cabeza, como la capitis recta posterior menor y la capitis oblicua superior, y relajar y aliviar el dolor de los músculos extensores cervicales tensos, especialmente los extensores de la parte superior del cuello, que se contraen isométricamente como resultado de la postura de la cabeza sostenida anteriormente. El tratamiento debe consistir en calor, manipulación de tejidos blandos (masaje) y estiramiento. Debido a que los músculos crónicamente tensos a menudo crean restricciones de movimiento articular en la región, la movilización articular de la columna cervical probablemente sería beneficiosa. Por supuesto, si la curva cervical permanece hipolordótica, la musculatura extensora tenderá a tensarse nuevamente por el uso excesivo, ya que funciona para mantener la postura desequilibrada de la cabeza. Por lo tanto, si no se puede corregir una curva cervical hipolordótica, la musculatura extensora del cuello necesitará atención continua.
El tratamiento también debe centrarse en la musculatura flexora anterior de la columna cervical que puede estar bloqueada de forma corta (por ejemplo, SCM, escalenos y musculatura larga).
Es particularmente importante ofrecer consejos de atención domiciliaria a los clientes con esta afección, porque la pérdida de la curva cervical a menudo proviene de posturas prolongadas en las que el cliente sostiene el cuello y la cabeza hacia adelante en una posición flexionada/prolongada. Es muy importante educar al cliente sobre las posturas adecuadas del cuello.
Dolores de cabeza tensionales
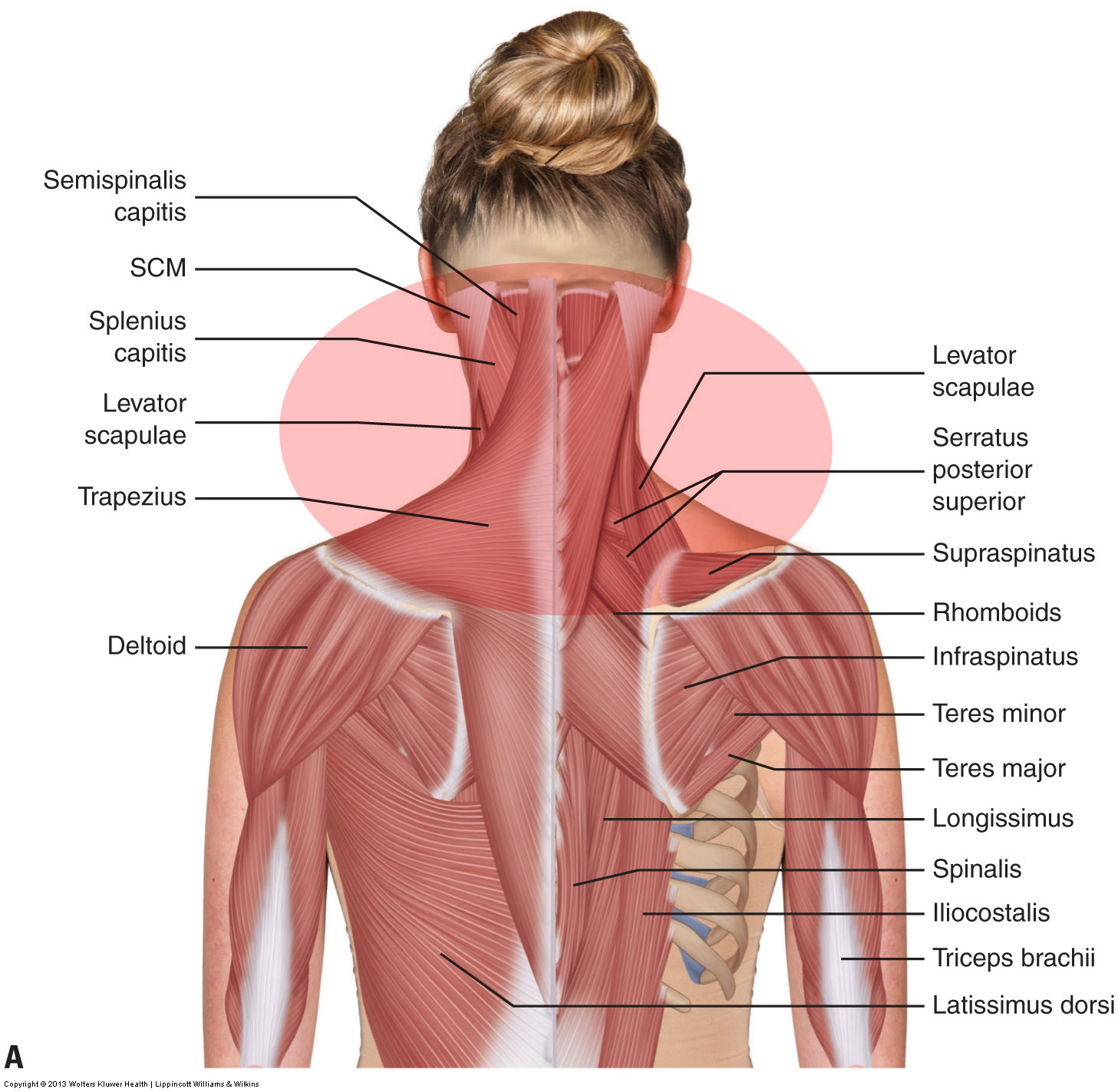
La evaluación de una cefalea tensional se realiza a través de la historia de salud y la palpación de la musculatura de la región cervicocraneal (cuello y cabeza posterior) , incluida la occipitalis. También es valioso evaluar las causas subyacentes de la musculatura tensa, como la postura de la cabeza hacia adelante.
El tratamiento para un cliente que sufre de dolores de cabeza tensionales está dirigido a aflojar los músculos tensos del cuello, generalmente músculos extensores posteriores tensos. Esto se puede hacer con calor, masajes y estiramientos. Debido a que las hipomovilidades de disfunción articular a menudo coexisten con músculos tensos, las articulaciones también deben evaluarse. Si hay hipomovilidad, se debe realizar una movilización conjunta.
Neuralgia Occipital Mayor
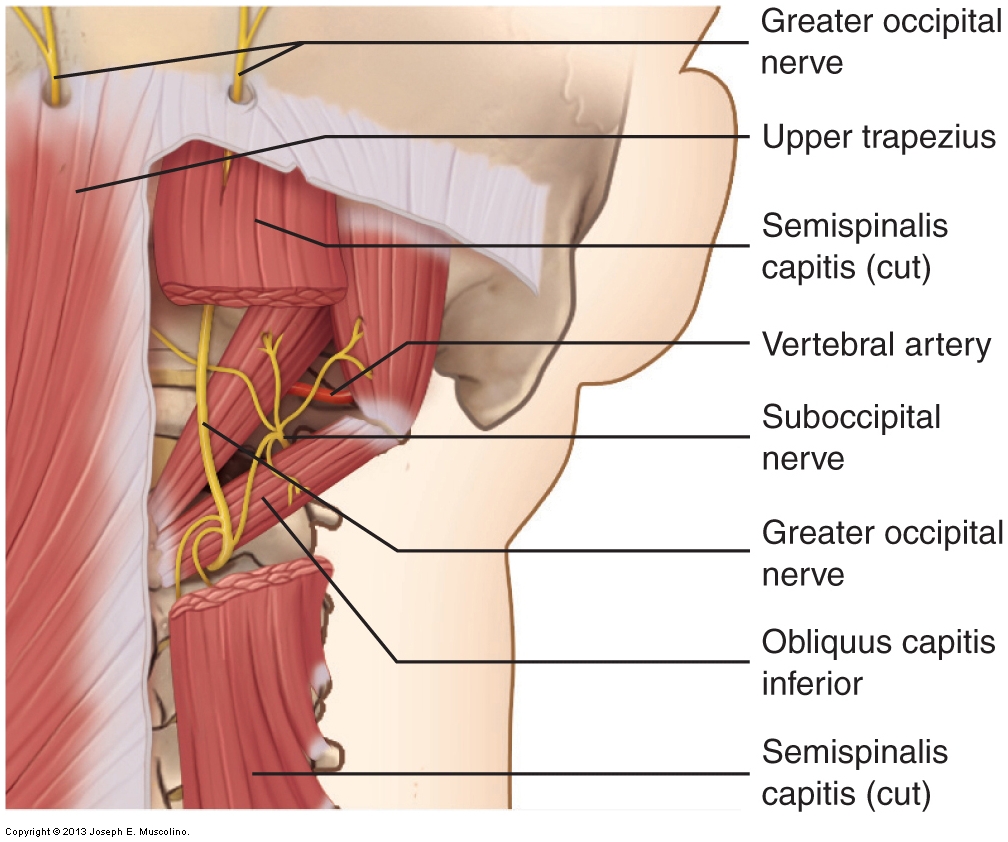
No existe un procedimiento de evaluación definitivo para la neuralgia occipital mayor. Se debe realizar la palpación del trapecio superior, la capitis semispinalis y la capitis oblicua inferior. Una posible indicación de una neuralgia occipital mayor es cuando se aplica presión en el área donde el nervio occipital mayor emerge a través del trapecio superior (cerca de su unión occipital) y esta presión causa la remisión de dolor u hormigueo (cualquier sensación alterada: parestesia) a la parte posterior del cuero cabelludo. Sin embargo, también es posible que esta derivación sensorial sea el resultado de un punto desencadenante miofascial en la región.
El tratamiento de la neuralgia occipital mayor consiste en liberar el atrapamiento del nervio en la capitis semiespinal y los músculos del trapecio superior. Esto se logra mejor mediante el uso de la manipulación de tejidos blandos (masaje), especialmente la presión más profunda si el atrapamiento se encuentra en la semiespinalis capitis. El calor y el estiramiento también ayudan a relajar los músculos de esta región.
Este artículo de blog es el decimocuarto de una serie de 14 artículos de blog sobre Evaluación/Diagnóstico de afecciones musculoesqueléticas (neuro-mio-fascio-esqueléticas) del cuello (columna cervical).
Los artículos de esta serie son:
- Introducción a la Evaluación / Diagnóstico del Cuello
- Historia Clínica Verbal y Escrita
- Descripción general de la Evaluación del Examen Físico
- Evaluación Postural
- Evaluación Ortopédica General del Cuello: Rango de Movimiento y Resistencia Manual
- Evaluación de la Palpación
- Evaluación de la Palpación del Movimiento (Juego Articular)
- Pruebas Ortopédicas Especiales para el Cuello – Condiciones de Ocupación del Espacio
- Pruebas Ortopédicas Especiales de Evaluación – Condiciones de Ocupación del Espacio – Prueba de Depresión
- Evaluación Ortopédica del Síndrome de Salida Torácica – Adson, Eden,Wright
- Evaluación Ortopédica del Síndrome de la Salida Torácica – Prueba de Tensión del Plexo Braquial
- Pruebas Ortopédicas Especiales de Evaluación – Prueba de Competencia de la Arteria Vertebral
- Estrategia y Técnicas de Tratamiento
- Evaluación y Tratamiento de Afecciones Musculoesqueléticas Específicas