Beurteilung und Behandlung spezifischer muskuloskeletaler Erkrankungen des Halses
Hinweis: Dies ist der vierzehnte Blogbeitrag in einer Reihe von 14 Artikeln zur Beurteilung / Diagnose von Erkrankungen des Bewegungsapparates des Halses (Halswirbelsäule). Siehe unten für die anderen Artikel in dieser Serie.
- In einem früheren Blogbeitrag wurden die muskuloskelettalen Zustände des Halses erörtert, denen ein manueller Therapeut am wahrscheinlichsten begegnet.
- In dieser Reihe von Blogbeiträgen wurde vorgestellt und erläutert, wie orthopädische Bewertungstests durchgeführt werden, die dem manuellen Therapeuten zur Beurteilung dieser Erkrankungen des Bewegungsapparates zur Verfügung stehen.
Hypertonische Muskulatur
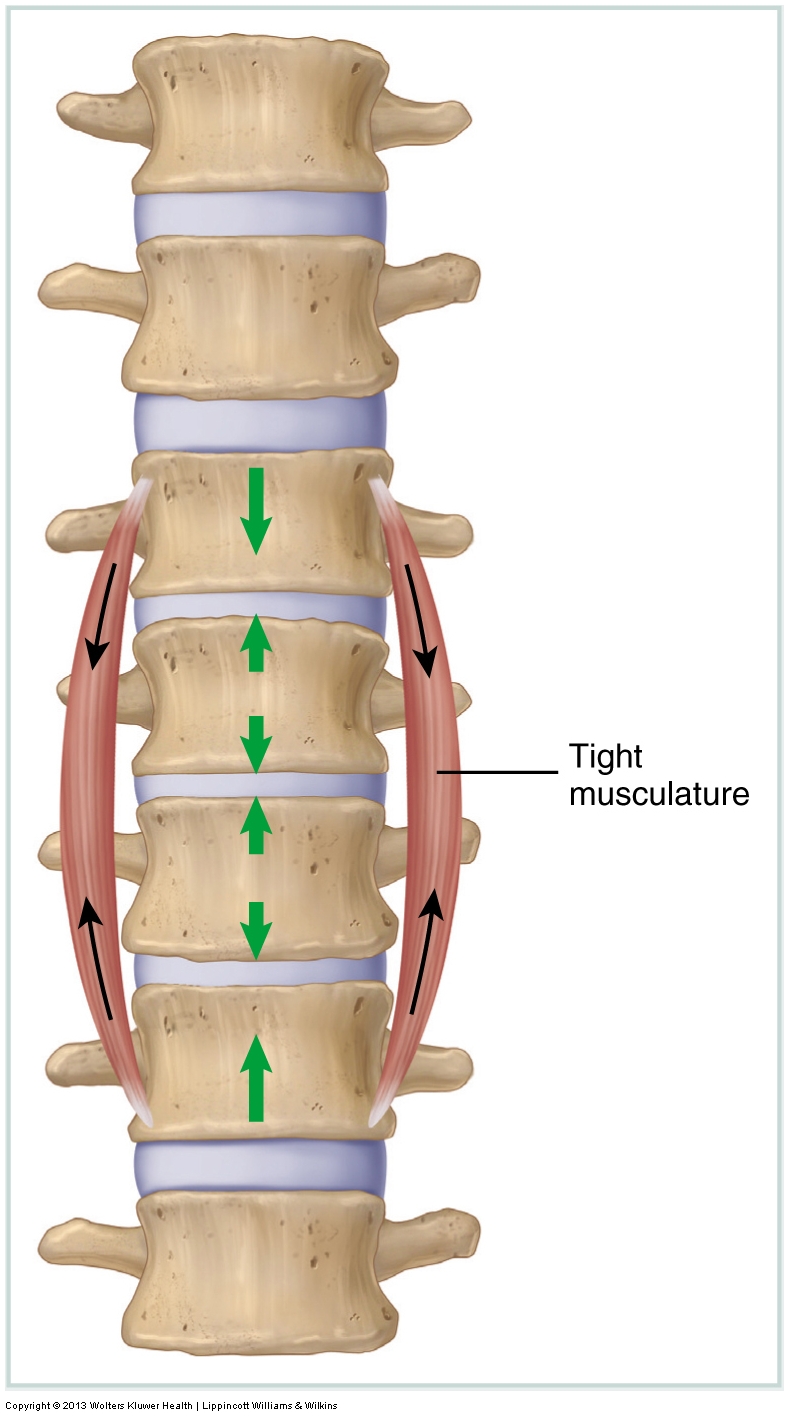
Verspannte Muskeln werden durch Messen des passiven Bewegungsbereichs (ROM) des Klienten beurteilt. Wenn ein ROM eingeschränkt ist, sind die antagonistischen Muskeln (im Allgemeinen auf der anderen Seite des Gelenks) für diese Bewegung höchstwahrscheinlich eng. Enge Muskulatur ist nicht das einzige Gewebe, das die Gelenkbewegung einschränken kann. Wann immer ein aktives oder passives ROM eingeschränkt ist, kann jedes straffe Gewebe auf der anderen Seite des Gelenks zur Bewegungseinschränkung beitragen, einschließlich Faszienbänder und Gelenkkapseln.
Unabhängig davon, ob sie auf einen erhöhten aktiven Basismuskeltonus oder auf Adhäsionen zurückzuführen sind, stehen dem manuellen Therapeuten viele Behandlungsmöglichkeiten zur Verfügung, um verspannte Muskeln und andere Weichteile zu lockern.
Gelenkfunktionsstörung
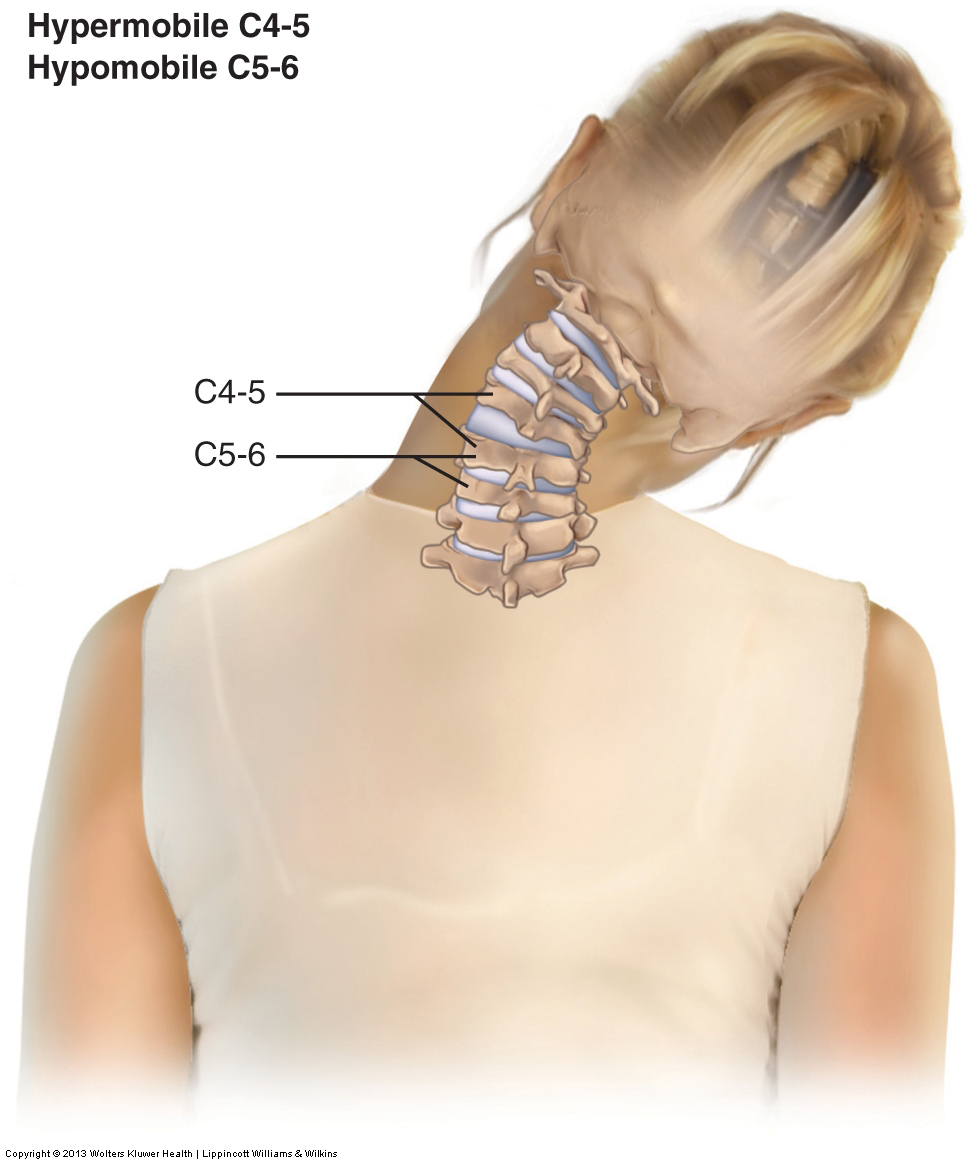
Die Gelenkfunktionsstörung wird mit Bewegungsabtastung (Gelenkspiel) beurteilt.
Wenn festgestellt wird, dass eine bestimmte segmentale Wirbelebene hypomobil ist, besteht die einzige wirksame Behandlungsoption darin, eine Gelenkmobilisierungstechnik durchzuführen. Wenn ein Klient eine Hypermobilität hat, kann ein manueller Therapeut wenig bis gar nichts tun, um direkt zu helfen, da jedes Behandlungsinstrument, das ein manueller Therapeut einsetzt, darauf abzielt, die Mobilität zu erhöhen und nicht die Mobilität zu verringern. Liegt jedoch die Gelenkhypermobilität als Kompensation für eine benachbarte Hypomobilität vor, so kann die Hypermobilität gelindert werden, wenn die benachbarte Hypomobilität mobilisiert wird. Wenn Schmerzsyndrome gelindert werden (möglicherweise aufgrund globaler Verspannungen der Muskulatur und / oder myofaszialer Triggerpunkte), kann die Muskelkraft aufgrund der Erleichterung der Muskulatur durch das Nervensystem erhöht werden.
Hinweis: Die Stärkung der Muskulatur um ein hypermobiles Gelenk ist hilfreich. Wenn Krafttraining in Ihrem Übungsumfang / Ihrer Lizenz liegt, sollte es eingesetzt werden.
Verstauchungen und Zerrungen

Die Beurteilung einer Bandverstauchung oder einer Muskelzerrung kann mit aktivem ROM, passivem ROM und manuellem Widerstand erfolgen. Das Akronym, das häufig verwendet wird, um die Pflegeroutine für eine akute Verstauchung oder Belastung zu beschreiben, ist REIS (Ruhe, Eis, Kompression und Elevation). Die Reispflege sollte fortgesetzt werden, solange eine Entzündung im Gewebe vorliegt. Dies können Tage, Wochen oder sogar Monate oder länger sein — befolgen Sie keine Kochbuchregel für die Eisanwendung. Wenn eine Entzündung vorliegt, ist eine Vereisung angebracht.
Hinweis: Derzeit wird erneut über die Wirksamkeit der Vereisung diskutiert, die auf der Verringerung der Entzündung beruht. Ein anhaltender vorteilhafter Grund für die Vereisung ist jedoch die Verringerung der Schmerzen, die sonst wahrscheinlich den Muskeltonus hochregulieren (übermäßig erleichtern) würden, um den Körper zu bemühen, diese Region des Körpers zu schienen und zu schützen. Dies könnte dann auch zu Gebrauch / Überbeanspruchung / Missbrauch / Missbrauch und Ermüdung der Muskulatur führen, was dann zu einer Hemmung und Unfähigkeit führt, die Gelenke dieser Körperregion zu stabilisieren, was zu weiteren Folgen des Bewegungsapparates führt.
Die Pflege einer chronischen Verstauchung ist in der Regel auf die verspannten Muskeln ausgerichtet, die normalerweise als Ausgleich für die übermäßige Bewegung auftreten. Diese verspannten Muskeln verursachen oft Schmerzen und müssen behandelt werden. Darüber hinaus ist der beste langfristige Ansatz, den ein Klient mit einer Verstauchung verfolgen kann, die Stärkung der Muskulatur der Region. Eine stärkere Muskulatur kann den Stabilitätsverlust der gestreckten Bänder ausgleichen und schmerzhaften Muskelkrämpfen vorbeugen.
Die Pflege einer chronischen Belastung zielt darauf ab, die Muskeln zu lockern, wenn sie hypertonisch geworden sind, und auch die Bildung weiterer Adhäsionen zu beseitigen oder zu verringern. Aus diesem Grund ist es wichtig, sobald Adhäsionen das angespannte (zerrissene) Muskelgewebe geflickt haben und die Integrität des Gewebes zurückgekehrt ist, mit der Weichteilarbeit und Dehnung zu beginnen, um die Dichtheit zu minimieren und die Bildung weiterer Adhäsionen zu verhindern. Wenn Zweifel bestehen, ob die Gewebeintegrität wiederhergestellt ist, sollte die Zustimmung eines Arztes eingeholt werden.
Pathologische Scheibe
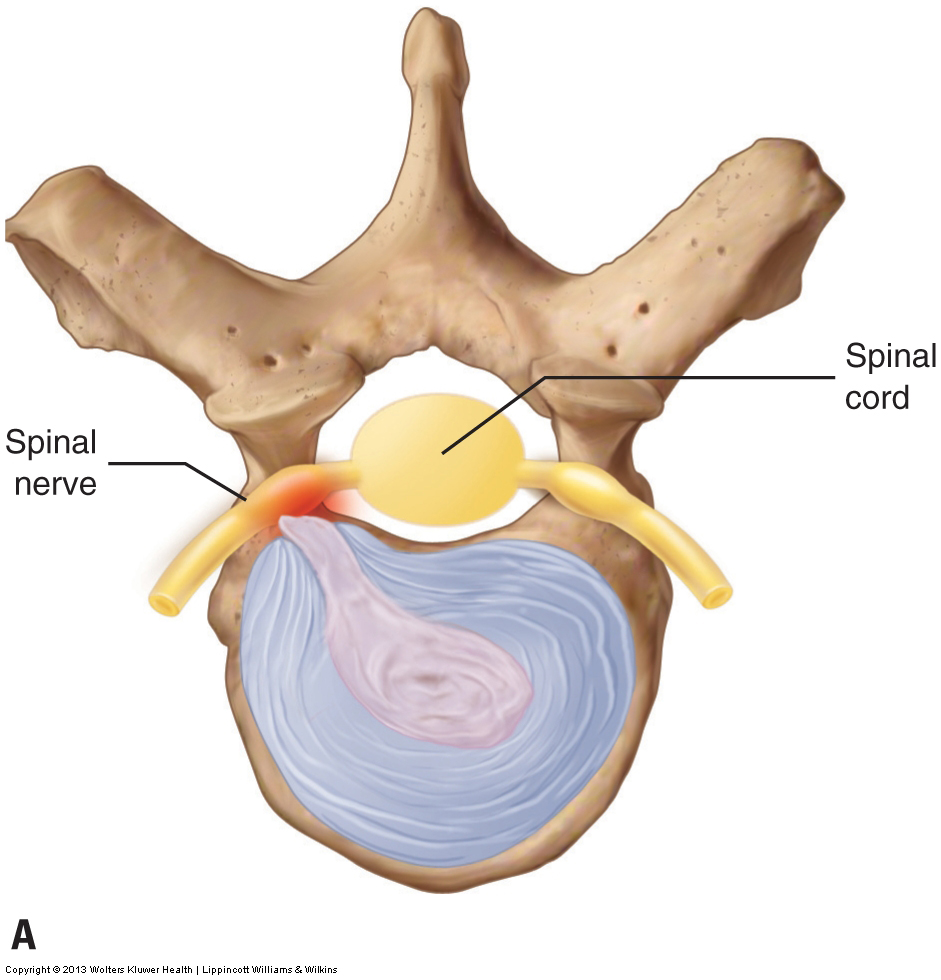
Die Beurteilung eines pathologischen zervikalen Bandscheibenzustands, einer Bandscheibenausbuchtung oder -ruptur, kann nur durch Magnetresonanztomographie (MRT; oder Computertomographie) endgültig erfolgen. Es können jedoch auch der foraminale Kompressionstest, der Hustentest, das Valsalva-Manöver, der zervikale Distraktionstest und der Absacktest verwendet werden. Obwohl diese Beurteilungsverfahren nicht so genau sind wie eine MRT, sind sie normalerweise wirksam bei der genauen Beurteilung einer pathologischen Bandscheibe, deren Schweregrad mäßig oder ausgeprägt ist. Wenn eine zervikale Bandscheibenausbuchtung oder -ruptur moderat oder schwerwiegend ist, führt dies wahrscheinlich zu einem positiven Testergebnis für die meisten oder alle Beurteilungsverfahren. Ein leichter Fall kann jedoch bei vielen Tests zu einem negativen Ergebnis und bei anderen zu einem positiven Ergebnis führen. Wenn es irgendeine Frage darüber gibt, ob ein Klient eine pathologische Diskette Ausbuchtung oder Bruch hat, ist es ratsam, den Klienten zu einem Arzt für eine endgültige Diagnose zu verweisen.
Die Behandlung eines Klienten mit einem zervikalen Bandscheibenproblem kontraindiziert alles, was den Druck auf die Bandscheibe erhöhen und dadurch die Größe der Ausbuchtung oder des Bruchs erhöhen würde. Starke Kompression der Wirbelsäule sollte vermieden werden, und alle Bewegungen der Halswirbelsäule des Klienten sollten mit Vorsicht durchgeführt werden. Wenn der Bandscheibenzustand posterolateral ist, wie es bei den meisten Bandscheibenproblemen der Fall ist, sollten Hals und Kopf des Patienten nicht gestreckt und nicht seitlich zur Seite gebeugt werden, an der sich der Bandscheibenzustand befindet. Wenn das Bandscheibenproblem in der Mittellinie posterior liegt, sollte eine Verlängerung vermieden werden. Darüber hinaus ist in der Regel alles kontraindiziert, was die klinischen Symptome der Bandscheibenläsion verstärkt.
Das Hauptaugenmerk der manuellen Therapie liegt auf der Lockerung der verspannten Muskeln, die die Bandscheibe umgeben, da sie die Kompression der Bandscheibe erhöhen und das Problem fördern können. In der Regel sind schwedische Schläge auf westlicher Basis in der Regel in Ordnung, solange der Druck nicht so groß ist, dass die Wirbelgelenke tatsächlich bewegt werden, wodurch die Bandscheiben belastet werden. Aufgrund der Bewegung, die mit Dehnung und Gelenkmobilisierung verbunden ist, sollten diese Behandlungstechniken vermieden oder umsichtig auf oder in der Nähe der Bandscheibenläsion durchgeführt werden. Zervikale Traktion / Distraktion ist, wenn sie umsichtig durchgeführt wird, indiziert und kann zur Linderung des Bandscheibendrucks von Vorteil sein.
Osteoarthritische (OA) / Degenerative Gelenkerkrankung (DJD)
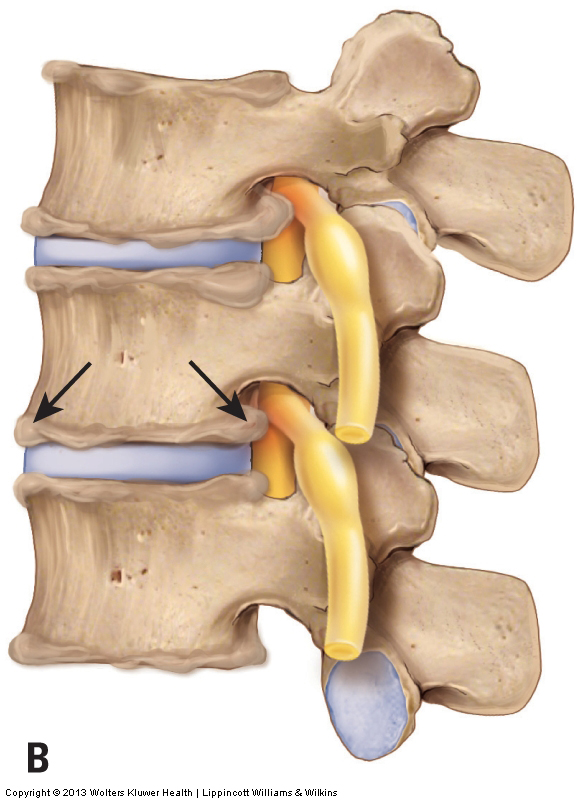
Ärzte beurteilen Osteoarthritis (OA) / degenerative Gelenkerkrankung (DJD) durch Röntgenaufnahme oder andere radiologische Untersuchung wie MRT oder CT-Scan. Manuell ist DJD schwer durch Palpation zu beurteilen, es sei denn, es ist markiert oder schwerwiegend. In diesen Fällen kann die Palpation in der Lage sein, Knochensporne zu erkennen, die sich oberflächlich um die äußeren Ränder der Facettengelenke befinden. Fortgeschrittenes DJD behindert auch die Bewegung der betroffenen Gelenke, so dass das passive ROM verringert wird und oft ein hartes palpatorisches Endgefühl für die Bewegungen hat.
Es gibt nichts, was ein manueller Therapeut tun kann, um die Knochensporne von DJD selbst direkt zu beeinflussen. Die manuelle Therapie kann jedoch indirekt eine äußerst wichtige Rolle spielen. Die Hauptursache für DJD ist die körperliche Belastung des Gelenks, und eine der Komponenten der körperlichen Belastung ist die Kompressionskraft, die durch verspannte Muskeln verursacht wird, die das Gelenk kreuzen. Wenn die manuelle Therapie verspannte Muskeln entspannt, wird das Gelenk weniger körperlich belastet, was zu einer Abnahme oder Beendigung der Fortschreitungsrate des Zustands führen kann. Obwohl die manuelle Therapie den Zustand nicht umkehren kann, kann sie sein Fortschreiten verringern.
Wenn die DJD fortgeschritten ist und der Klient einen Knochensporn hat, der auf das angrenzende Gewebe drückt und eine Entzündung verursacht, ist eine andere Behandlungsoption die Verwendung von Kryotherapie (die Anwendung von Eis). Wenn der Knochensporn auf einen Spinalnerv drückt, sollte jede Positionierung / Dehnung / Gelenkmobilisierung, die diese Kompression erhöht, vermieden werden.
Hinweis: Ärzte machen oft OA / DJD als Ursache für die Schmerzen des Klienten verantwortlich, wenn dies nicht der Fall ist. Dies ist auf den allgemeinen Mangel an Wertschätzung und Verständnis seitens des medizinischen Establishments für die Bedeutung der Weichteilfunktion zurückzuführen. Sicherlich kann OA / DJD im fortgeschrittenen Stadium ernsthaft zum muskuloskelettalen (neuro-myo-fascio-skeletalen) Zustand des Klienten beitragen. Als manueller Therapeut sind Sie jedoch möglicherweise der einzige Gesundheitsdienstleister, der den Beitrag von Weichteilfunktionsstörungen bewertet.
Thorax-Outlet-Syndrom
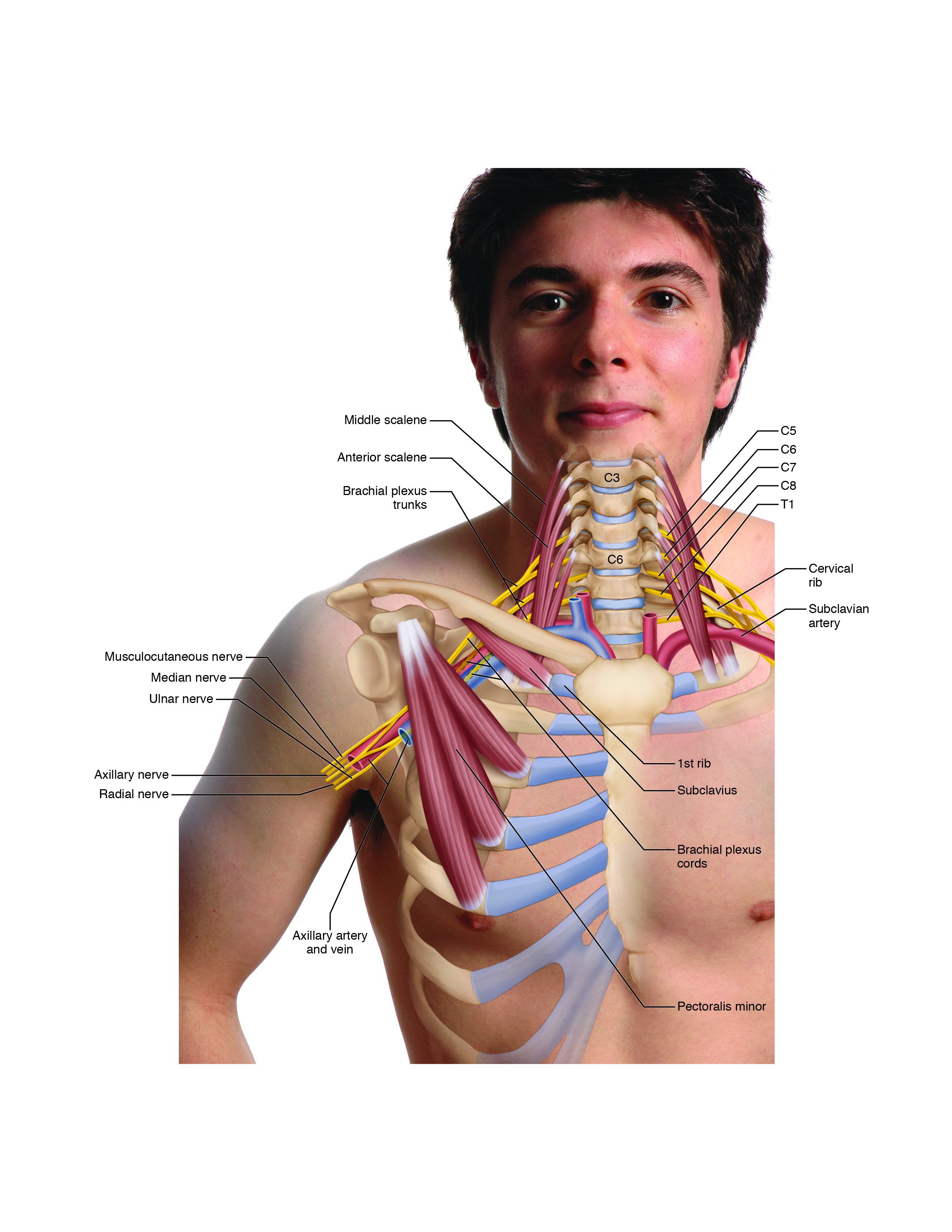
Die verschiedenen Formen von TOS werden mit dem Adson-Test, dem Eden-Test, dem Wright-Test und dem BPTTs sowie der Palpation des Pectoralis minor, des Subclavius, der Scalenes und anderer Muskeln bewertet. Es ist besonders wichtig, Kunden mit dieser Erkrankung Ratschläge zur häuslichen Pflege zu geben, da TOS häufig durch eine abgerundete Rücken- / rundere Schulterhaltung verursacht wird (normalerweise Teil eines größeren posturalen Dysfunktionsmusters, das als Upper Crossed Syndrome bekannt ist). Es ist am wichtigsten, den Klienten über die richtige Haltung des oberen Rückens und des Schultergürtels aufzuklären.
Das anteriore Scalene-Syndrom wird mit dem Adson-Test sowie der Palpation des vorderen und mittleren Scalenes beurteilt. Die Rolle des manuellen Therapeuten besteht darin, die Scalene-Muskeln zu entspannen. Dies kann durch Wärme, Massage und Dehnung erreicht werden.
Das costoklavikuläre Syndrom wird mit dem Eden-Test sowie der Palpation der Pectoralis-Muskulatur, der Skalen und des Subclavius beurteilt. Die Rolle des manuellen Therapeuten besteht darin, die verspannten Muskeln zu entspannen und das Schlüsselbein und die erste Rippe einander anzunähern. Dies kann durch Wärme, Massage und Dehnung erreicht werden. Die Stärkung der Schulterblattretraktoren ist ebenfalls wichtig.
Das Pectoralis-Minor-Syndrom wird mit dem Wright-Test sowie der Palpation des Pectoralis minor beurteilt. Die Rolle des manuellen Therapeuten besteht darin, den Pectoralis minor zu entspannen. Dies kann durch Wärme, Massage und Dehnung erreicht werden. Die Stärkung der Schulterblattretraktoren ist ebenfalls wichtig.
Vorwärts Kopfhaltung
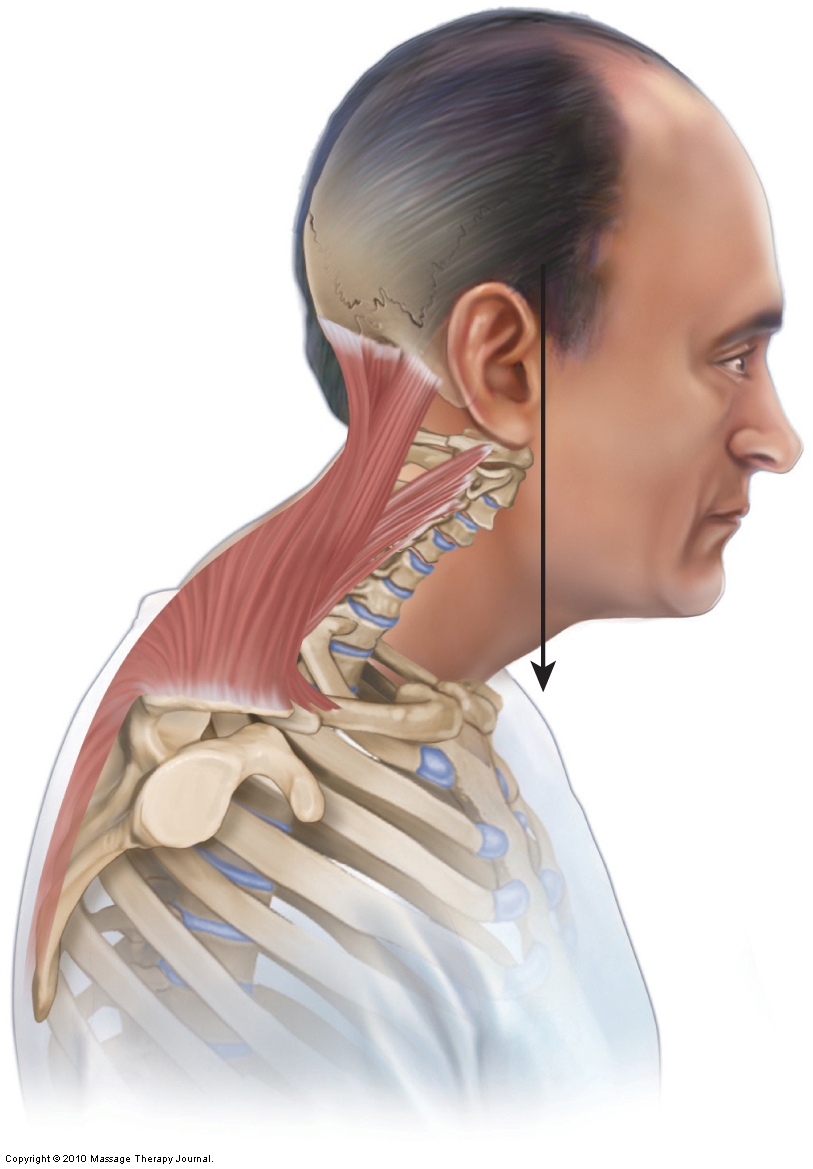
Die vordere Kopfhaltung beinhaltet normalerweise eine hypolordotische untere Halswirbelsäule zusammen mit einem hyperlordotischen Kopf / einer oberen Halswirbelsäule. Obwohl Ärzte veränderte zervikale Kurven mit einer Seitenansicht Röntgenaufnahme des Halses beurteilen, ist es auch einfach, eine vordere Kopfhaltung zusammen mit den damit verbundenen zervikalen Kurve Haltungsstörungen mit Haltungsuntersuchung und Palpation der Halswirbel zu beurteilen.
Wenn eine hypolordotische zervikale Kurve sekundär zu akuten Muskelkrämpfen aufgrund eines physischen Traumas wie Schleudertrauma vorliegt, besteht die Aufgabe des manuellen Therapeuten darin, diese verkrampften Muskeln zu entspannen und die Muskelzüge an der Wirbelsäule zu normalisieren. Die Hoffnung ist, dass die Entspannung der verkrampften Muskeln die Rückkehr der normalen Kurve ermöglicht. Wenn die zervikale Hypolordose jedoch auf eine chronische schlechte Körperhaltung zurückzuführen ist, ist es unwahrscheinlich, dass die Weichteilarbeit die normale lordotische Kurve vollständig wiederherstellen kann, obwohl eine gewisse Verbesserung auftreten kann. Eine Kombination aus manuellem und Bewegungs- (Kraft-) Training ist wahrscheinlich für eine echte und dauerhafte Linderung notwendig.
Die Behandlung sollte sich darauf konzentrieren, den Tonus der Winkelmesser des Kopfes, wie der Rectus capitis posterior minor und der Obliquus capitis superior, zu lockern und Schmerzen von den angespannten zervikalen Streckmuskeln, insbesondere den Streckern des oberen Halses, zu lindern, die sich aufgrund der anterior gehaltenen Kopfhaltung isometrisch zusammenziehen. Die Behandlung sollte aus Wärme, Weichteilmanipulation (Massage) und Dehnung bestehen. Da chronisch verspannte Muskeln häufig Einschränkungen der Gelenkbewegung in der Region verursachen, wäre eine gemeinsame Mobilisierung der Halswirbelsäule wahrscheinlich von Vorteil. Wenn die zervikale Kurve hypolordotisch bleibt, neigt die Streckmuskulatur natürlich dazu, sich durch Überbeanspruchung wieder zu straffen, da sie die unausgewogene Haltung des Kopfes aufrechterhält. Wenn daher eine hypolordotische zervikale Kurve nicht korrigiert werden kann, muss die Streckmuskulatur des Halses kontinuierlich gepflegt werden.
Die Behandlung sollte sich auch auf die vordere Beugemuskulatur der Halswirbelsäule konzentrieren, die möglicherweise zu kurz ist (z. B. SCM-, Scalenes- und Longus-Muskulatur).
Es ist besonders wichtig, Klienten mit dieser Erkrankung Ratschläge zur häuslichen Pflege zu geben, da der Verlust der Zervikalkurve häufig auf längere Körperhaltungen zurückzuführen ist, in denen der Klient Hals und Kopf in einer gebeugten / verlängerten Position nach vorne hält. Es ist am wichtigsten, den Klienten über die richtige Haltung des Halses aufzuklären.
Spannungskopfschmerzen
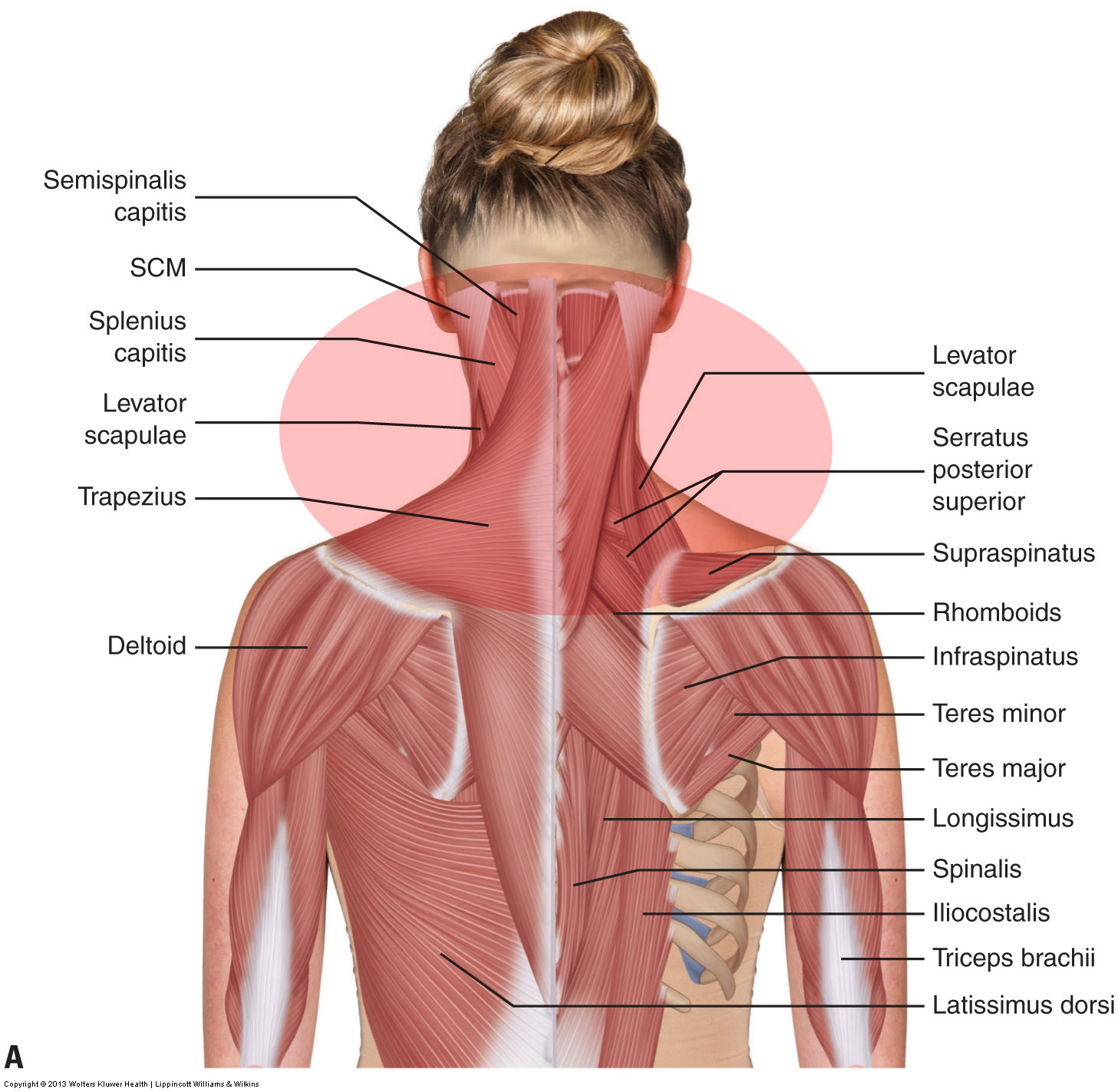
Die Beurteilung eines Spannungskopfschmerzes erfolgt über die Krankengeschichte und Palpation der Muskulatur der Cervicocranialregion (Hals und Hinterkopf) , einschließlich des Occipitalis. Es ist auch wertvoll, die zugrunde liegenden Ursachen der angespannten Muskulatur, wie z. B. die vordere Kopfhaltung, zu untersuchen.
Die Behandlung eines Klienten, der an Spannungskopfschmerzen leidet, zielt darauf ab, die verspannten Nackenmuskeln, normalerweise die verspannten hinteren Streckmuskeln, zu lockern. Dies kann mit Wärme, Massageschlägen und Dehnung erfolgen. Da Gelenkfunktionsstörungen häufig mit verspannten Muskeln einhergehen, sollten auch die Gelenke untersucht werden. Wenn Hypomobilitäten vorliegen, sollte eine Gelenkmobilisierung durchgeführt werden.
Größere Okzipitalneuralgie
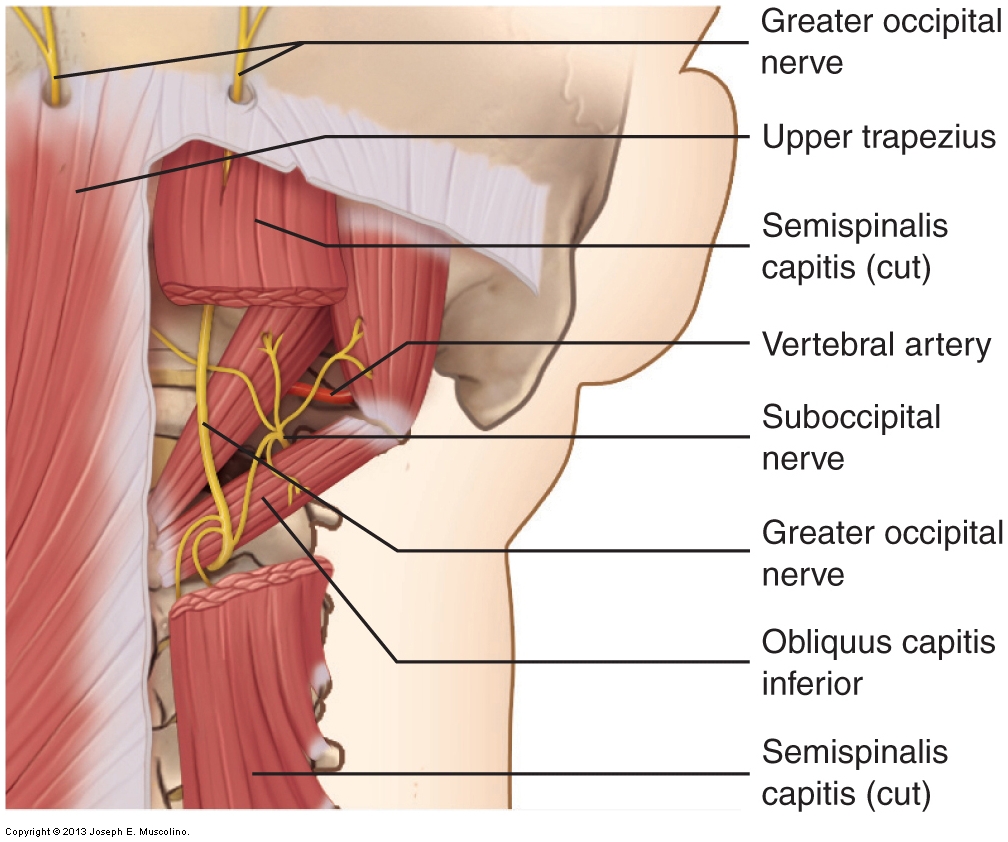
Es gibt kein definitives Beurteilungsverfahren für eine größere Okzipitalneuralgie. Palpation des oberen Trapezius, Semispinalis capitis und Obliquus capitis inferior sollte durchgeführt werden. Ein möglicher Hinweis auf eine größere Okzipitalneuralgie ist, wenn Druck auf den Bereich ausgeübt wird, in dem der N. occipitalis major durch den oberen Trapezius (in der Nähe seines Okzipitalansatzes) austritt und dieser Druck eine Überweisung von Schmerzen oder Kribbeln (jede veränderte Empfindung: Parästhesie) auf die Rückseite der Kopfhaut. Es ist jedoch auch möglich, dass diese sensorische Überweisung auf einen myofaszialen Triggerpunkt in der Region zurückzuführen ist.
Die Behandlung der größeren Okzipitalneuralgie besteht darin, die Einklemmung des Nervs in der Semispinalis capitis und den oberen Trapezmuskeln zu lösen. Dies wird am besten durch Weichteilmanipulation (Massage) erreicht, insbesondere durch tieferen Druck, wenn sich der Einschluss in der Semispinalis capitis befindet. Wärme und Dehnung helfen auch, die Muskeln dieser Region zu entspannen.
Dieser Blogbeitrag ist der vierzehnte in einer Reihe von 14 Blogbeiträgen zur Beurteilung / Diagnose von muskuloskelettalen (neuro-myo-fascio-skeletalen) Zuständen des Halses (Halswirbelsäule).
Die Artikel dieser Serie sind:
- Einführung in die Beurteilung / Diagnose des Halses
- Mündliche und schriftliche Gesundheitsgeschichte
- Überblick über die Beurteilung der körperlichen Untersuchung
- Haltungsbeurteilung
- Allgemeine orthopädische Beurteilung des Halses: Bereich von Motion und Manuelle Widerstand
- Palpation Beurteilung
- Motion Palpation (Joint Spielen) Beurteilung
- Spezielle Orthopädische Beurteilung Tests für die Hals–Raum Besetzen Bedingungen
- Spezielle Orthopädische Beurteilung Tests–Raum Besetzen Bedingungen–Slump Test
- Orthopädische Beurteilung von Thoracic Outlet Syndrom–Adson der, Eden der, Wright der
- Orthopädische Beurteilung des Thorax–Outlet–Syndroms – Spannungstest des Plexus Brachialis
- Spezielle orthopädische Bewertungstests – Kompetenztest der Wirbelarterien
- Behandlungsstrategie und Behandlungstechniken
- Beurteilung und Behandlung spezifischer Erkrankungen des Bewegungsapparates